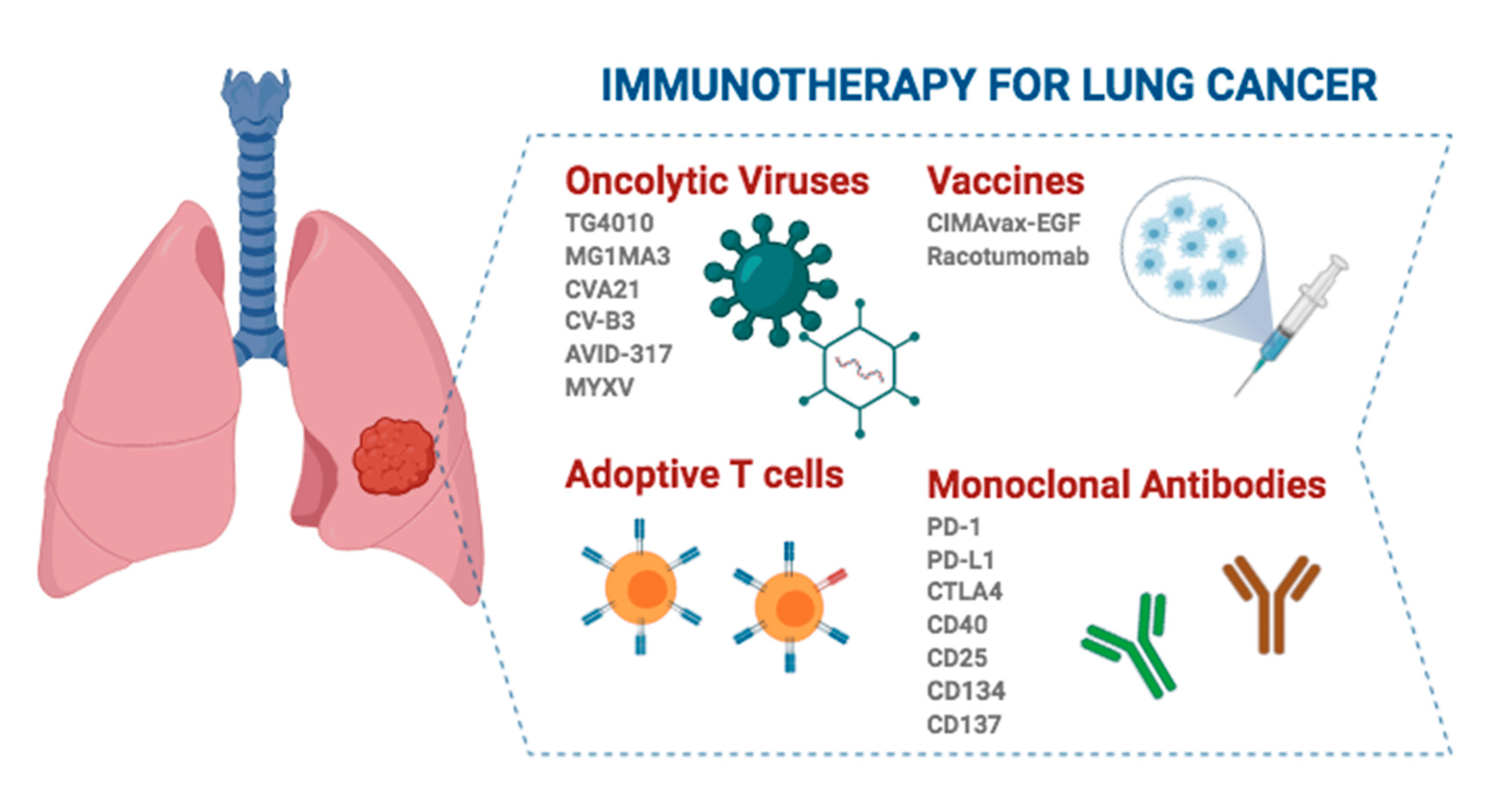
Biriketako zelula ez-txikiko minbiziak (NSCLC) biriketako minbizi guztien % 80-85 inguru hartzen du, eta ebakuntza-erreskzioa da NSCLC goiztiarra erradikalki tratatzeko modurik eraginkorrena. Hala ere, kimioterapia perioperatiboaren ondoren berragerpenetan % 15eko murrizketa eta 5 urteko biziraupenean % 5eko hobekuntza baino ez denez, ase gabeko behar kliniko handia dago.
NSCLCrako immunoterapia perioperatiboa ikerketa-gune berri bat da azken urteotan, eta 3. faseko hainbat entsegu kliniko kontrolatu ausazkoen emaitzek immunoterapia perioperatiboaren posizio garrantzitsua ezarri dute.
Biriketako minbizi ez-zelula txikiko (NSCLC) fase goiztiarreko pazienteentzako immunoterapiak aurrerapen handiak egin ditu azken urteotan, eta tratamendu-estrategia honek ez du pazienteen biziraupena luzatzen bakarrik, baita bizi-kalitatea hobetzen ere, kirurgia tradizionalaren osagarri eraginkorra eskainiz.
Immunoterapia noiz ematen den arabera, hiru immunoterapia eredu nagusi daude NSCLC hasierako fase operagarriaren tratamenduan:
1. Immunoterapia neoadjuvantea bakarrik: Immunoterapia ebakuntza baino lehen egiten da tumorearen tamaina murrizteko eta errepikapen arriskua murrizteko. CheckMate 816 ikerketak [1] erakutsi zuen immunoterapia kimioterapiarekin konbinatuta gertakaririk gabeko biziraupena (EFS) nabarmen hobetu zuela fase neoadjuvantean, kimioterapia bakarrik alderatuta. Horrez gain, immunoterapia neoadjuvanteak errepikapen-tasa ere murriztu dezake, pazienteen erantzun patologiko osoaren tasa (pCR) hobetuz, eta horrela ebakuntza osteko errepikapenaren probabilitatea murriztuz.
2. Immunoterapia perioperatorioa (neoadjuvantea + adjuvantea): Modu honetan, immunoterapia kirurgia aurretik eta ondoren ematen da, bere efektu antitumoral maximizatzeko eta kirurgia osteko lesio hondar minimoak kentzeko. Tratamendu-eredu honen helburu nagusia tumore-pazienteen biziraupen luzeko eta sendatze-tasak hobetzea da, immunoterapia neoadjuvante (kirurgia aurreko) eta adjuvante (kirurgia osteko) faseetan konbinatuz. Keykeynote 671 eredu honen ordezkari bat da [2]. EFS eta OS amaiera positiboak dituen ausazko kontrolatutako saiakuntza (RCT) bakarra izanik, palizumab-en eta kimioterapiaren eraginkortasuna ebaluatu zuen perioperatorioki erresekta daitezkeen 2., ⅢA eta ⅢB (N2) estadioko NSCLC duten pazienteetan. Kimioterapia bakarrik egitearekin alderatuta, pembrolizumab-ek eta kimioterapiak EFS mediana 2,5 urtez luzatu zuen eta gaixotasunaren progresio, berragerpen edo heriotzaren arriskua % 41 murriztu zuen; KEYNOTE-671 izan zen, halaber, NSCLC erresektagarrian biziraupen orokorraren (OS) onura frogatu zuen lehen immunoterapia-ikerketa, heriotza-arriskua % 28 murriztuz (HR, 0,72), mugarri bat NSCLC hasierako fase operagarrirako neoadjuvante eta adjuvante immunoterapian.
3. Immunoterapia adjuvantea bakarrik: Modu honetan, pazienteek ez zuten tratamendu farmakologikorik jaso ebakuntza aurretik, eta immunofarmakoak ebakuntzaren ondoren erabili ziren tumore hondarren berragerpena saihesteko, eta hori egokia da berragerpen arrisku handiko pazienteentzat. IMpower010 ikerketak attilizumab adjuvante postoperatorioaren eraginkortasuna ebaluatu zuen terapia laguntzaile optimoarekin alderatuta IB eta IIIA estadioetan (AJCC 7. edizioa) erabat erresekatutako NSCLC duten pazienteetan [3]. Emaitzek erakutsi zuten attilizumab-ekin egindako terapia osagarriak gaixotasunik gabeko biziraupena (DFS) nabarmen luzatu zuela ⅱ eta ⅢA estadioetan PD-L1 positibo dituzten pazienteetan. Horrez gain, KEYNOTE-091/PEARLS ikerketak pembrolizumab-en eragina ebaluatu zuen terapia osagarri gisa IB eta IIIA estadioetan guztiz erresekatutako NSCLC duten pazienteetan [4]. Pabolizumab nabarmen luzatu zen populazio orokorrean (HR, 0,76), DFS mediana 53,6 hilabetekoa izanik Pabolizumab taldean eta 42 hilabetekoa plazebo taldean. PD-L1 tumore-proportzio puntuazioa (TPS) % ≥50 duten pazienteen azpitaldean, Pabolizumab taldean DFS luzatu bazen ere, bi taldeen arteko aldea ez zen estatistikoki esanguratsua izan lagin-tamaina nahiko txikia zelako, eta jarraipen luzeagoa behar izan zen baieztatzeko.
Immunoterapia beste sendagai edo neurri terapeutiko batzuekin konbinatzen den eta konbinazio moduaren arabera, immunoterapia neoadjuvantearen eta immunoterapia adjuvantearen programa hiru modu nagusi hauetan bana daiteke:
1. Immunoterapia bakarra: Terapia mota honek LCMC3 [5], IMpower010 [3], KEYNOTE-091/PEARLS [4], BR.31 [6] eta ANVIL [7] bezalako ikerketak barne hartzen ditu, eta hauek immunoterapia-sendagai bakarrak terapia osagarri (berri) gisa erabiltzeagatik bereizten dira.
2. Immunoterapiaren eta kimioterapiaren konbinazioa: Ikerketa horien artean daude KEYNOTE-671 [2], CheckMate 77T [8], AEGEAN [9], RATIONALE-315 [10], Neotorch [11] eta IMpower030 [12]. Ikerketa hauek immunoterapia eta kimioterapia konbinatzearen ondorioak aztertu zituzten ebakuntza aurreko aldian.
3. Immunoterapiaren konbinazioa beste tratamendu modu batzuekin: (1) Beste immunosendagai batzuekin konbinazioa: Adibidez, T linfozito zitotoxikoari lotutako 4. antigenoa (CTLA-4) NEOSTAR proban konbinatu zen [13], linfozitoen aktibazio gene 3 (LAG-3) antigorputza NEO-Predict-Lung proban konbinatu zen [14], eta T zelulen immunoglobulina eta ITIM egiturak SKYSCRAPER 15 proban konbinatu ziren. TIGIT antigorputzen konbinazioa bezalako ikerketek [15] tumorearen aurkako efektua hobetu dute immunitate-sendagaien konbinazioaren bidez. (2) Erradioterapiarekin konbinatuta: adibidez, duvaliumab erradioterapia estereotaktikoarekin (SBRT) konbinatuta NSCLC goiztiarraren efektu terapeutikoa hobetzeko diseinatuta dago [16]; (3) Angiogeniaren aurkako sendagaiekin konbinatuta: Adibidez, EAST ENERGY ikerketak [17] ramumab immunoterapiarekin konbinatutako efektu sinergikoa aztertu zuen. Immunoterapia modu anitzen azterketak erakusten du immunoterapiaren aplikazio mekanismoa ebakuntza-aldi perioperatiboan oraindik ez dela guztiz ulertzen. Immunoterapiak bakarrik emaitza positiboak erakutsi baditu ere tratamendu perioperatiboan, kimioterapia, erradioterapia, terapia antiangiogenikoa eta beste kontrol-puntu immunologikoen inhibitzaile batzuk, hala nola CTLA-4, LAG-3 eta TIGIT, konbinatuz, ikertzaileek immunoterapiaren eraginkortasuna are gehiago hobetzea espero dute.
Oraindik ez dago ondoriorik NSCLC goiztiar operagarrirako immunoterapia modu optimoari buruz, batez ere immunoterapia perioperatiboa immunoterapia neoadjuvantearekin bakarrik alderatzen den ala ez, eta immunoterapia adjuvante gehigarriak efektu gehigarri esanguratsuak ekar ditzakeen ala ez, oraindik ez dago konparazio-entseguen emaitza zuzenik.
Forde et al.-ek joera esploratzailearen puntuazioaren araberako analisi haztatua erabili zuten ausazko kontrolatutako entseguetan izandako eragina simulatzeko, eta oinarrizko demografia eta gaixotasunaren ezaugarriak egokitu zituzten ikerketa-populazio desberdinen artean faktore horien nahasgarri-efektua murrizteko, CheckMate 816 [1] eta CheckMate 77T [8]-ren emaitzak alderagarriagoak bihurtuz. Jarraipen-denboraren mediana 29,5 hilabetekoa (CheckMate 816) eta 33,3 hilabetekoa (CheckMate 77T) izan zen, hurrenez hurren, eta horrek jarraipen-denbora nahikoa eman zuen EFS eta beste eraginkortasun-neurri gako batzuk behatzeko.
Azterketa haztatuan, EFSren HR 0,61 izan zen (% 95eko BI, 0,39tik 0,97ra), eta horrek iradokitzen du % 39 txikiagoa dela errepikapen edo heriotza arrisku bat nabuliumab kimioterapia konbinatuaren perioperazioko taldean (CheckMate 77T modua) nabuliumab kimioterapia konbinatu neoadjuvantearen taldearekin alderatuta (CheckMate 816). Nebuliuzumab gehi kimioterapia perioperazioko taldeak onura apala erakutsi zuen oinarrizko fasean zeuden paziente guztietan, eta efektua nabarmenagoa izan zen tumorearen PD-L1 espresioa % 1 baino gutxiago zuten pazienteetan (berriropen edo heriotza arriskuaren % 49ko murrizketa). Gainera, pCR lortu ez zuten pazienteen kasuan, nabuliumab kimioterapia konbinatuaren perioperazioko taldeak EFSren onura handiagoa erakutsi zuen (berriropen edo heriotza arriskuaren % 35eko murrizketa) nabuliumab kimioterapia konbinatu neoadjuvantearen taldearekin alderatuta. Emaitza hauek iradokitzen dute immunoterapia perioperatorioko eredua onuragarriagoa dela neoadjuvante immunoterapia eredua bakarrik baino, batez ere PD-L1 adierazpen baxua eta hasierako tratamenduaren ondoren tumore-aztarnak dituzten pazienteetan.
Hala ere, zeharkako konparazio batzuek (metaanalisiak adibidez) ez dute erakutsi biziraupenean alde nabarmenik immunoterapia neoadjuvantearen eta immunoterapia perioperatiboaren artean [18]. Paziente indibidualen datuetan oinarritutako metaanalisi batek aurkitu zuen immunoterapia perioperatiboak eta immunoterapia neoadjuvanteak antzeko emaitzak zituztela EFSn, bai pCR bai PCR gabeko azpitaldeetan, NSCLC hasierako fase operagarria zuten pazienteetan [19]. Horrez gain, immunoterapia adjuvantearen fasearen ekarpena, batez ere pazienteek pCR lortu ondoren, puntu eztabaidagarria da oraindik klinikan.
Duela gutxi, AEBetako Elikagai eta Sendagaien Administrazioaren (FDA) Onkologiako Sendagaien Aholku Batzordeak gai hau eztabaidatu zuen, immunoterapia adjuvantearen eginkizun espezifikoa oraindik ez dagoela argi azpimarratuz [20]. Honako hau eztabaidatu zen: (1) Zaila da tratamenduaren etapa bakoitzaren efektuak bereiztea: programa perioperatiboa bi fasez osatuta dagoenez, neoadjuvantea eta adjuvantea, zaila da fase bakoitzaren ekarpen indibiduala zehaztea efektu orokorrean, eta horrek zaildu egiten du zein fase den kritikoagoa zehaztea, edo bi faseak aldi berean egin behar diren ala ez; (2) Gehiegizko tratamenduaren aukera: immunoterapia bi tratamendu-faseetan parte hartzen badu, pazienteek gehiegizko tratamendua jasotzea eta albo-ondorioen arriskua handitzea eragin dezake; (3) Tratamenduaren zama handitzea: tratamendu adjuvantearen fasean tratamendu gehigarriak tratamendu-zama handiagoa ekar dezake pazienteentzat, batez ere eraginkortasun orokorrean duen ekarpenari buruzko ziurgabetasuna badago. Goiko eztabaidari erantzunez, ondorio argi bat ateratzeko, etorkizunean egiaztapen gehiago egiteko zorrotzagoak diren ausazko kontrolatutako entseguak behar dira.
Argitaratze data: 2024ko abenduak 7